PD Dr. med. Benedikt Burkhardt in der Sonntagszeitung
Quelle: Artikel SonntagsZeitung [PDF]
Diagnose Spinalkanalstenose. Konservative Behandlung oder Wirbelsäulen-OP?
Ist der Wirbelkanal in der Lendenwirbelsäule verengt, entstehen oft starke Schmerzen. Welche Vorteile ein endoskopischer Eingriff bringt und wie die Erfolgsaussichten sind, erläutert PD Dr. Benedikt Burkhardt.

Herr Dr. Burkhardt, was heisst «lumbale Spinalkanalstenose»?
Dieser Begriff beschreibt eine Situation, bei welcher der Wirbelkanal der Lendenwirbelsäule zumeist aufgrund von Abnutzungen und Wucherungen verengt ist. Hierbei kann es zu einer zentralen oder seitlichen Stenose oder zu einer Verengung im Bereich des Nervenaustrittskanals kommen. Durch diese Verengung entsteht im weiteren Verlauf eine Kompression des darin verlaufenden Nervenstrangs sowie der austretenden Nerven.
FÜHRENDE SYMPTOME SIND SCHMERZEN BEI BELASTUNG, TAUBHEIT UND KRIBBELN
DIE RATE AN SCHWEREN KOMPLIKATIONEN LIEGT BEI WEIT UNTER EINEM PROZENT
Worauf ist diese Verengung zurückzuführen?
Mehrere Faktoren können zusammenkommen, bis Symptome auftreten. So spielen etwa genetische Faktoren eine Rolle, die sich in Form eines von Geburt an eng angelegten Spinalkanals oder eines ausgeprägten Hohlkreuzes zeigen können. Die häufigste Ursache liegt jedoch in der altersbedingten Abnutzung der Bandscheiben, der Bänder und der Gelenke. Durch den Verlust von Wasser verlieren die Bandscheiben an Festigkeit, was sie zunehmend flacher und instabiler macht. Das Bewegungssegment lockert sich, was die dahinter liegenden Bänder und Gelenke vermehrt belastet. Da der Körper versucht, das Bewegungssegment zu stabilisieren, kommt es zu einer Verdickung der Bänder und zu knöchernen Anbauten an den Gelenken. Diese wölben sich in den Spinalkanal und den angrenzenden Nervenstrang vor, sodass die darin laufenden Nerven zusammengedrückt oder sogar abgeklemmt und geschädigt werden.
Ab welchem Alter kann es zu dieser Wirbelsäulenerkrankung kommen?
Angesichts des langsamen Voranschreitens tritt eine Spinalkanalstenose vor allem ab dem 50. Lebensjahr auf. 20 bis 40 Prozent dieser Altersgruppe sind betroffen. Grundsätzlich besteht bei etwa zwei bis zehn Prozent aller älteren Patienten mit Rückenschmerzen eine Spinalkanalstenose, welche einer Behandlung bedarf. Frauen sind etwa dreimal häufiger betroffen als Männer.
Welche Symptome sind typisch?
In der Regel kommt es erst dann zu Symptomen, wenn der Nervenstrang oder die abgehenden Nervenwurzeln sowie deren Blutzufuhr komprimiert werden. Betroffene verspüren daher eine schleichende Zunahme ihrer Einschränkungen mit reduzierter Lebensqualität. Führende Symptome sind Schmerzen bei Belastung, Taubheit, Kribbeln oder ein Schweregefühl in den Beinen. Das Laufen ist dann auf wenige Meter reduziert. Oft wird in diesem Zusammenhang der Begriff der neurogenen Schaufensterkrankheit verwendet. Eine Linderung tritt zum Beispiel beim Fahrradfahren ein, da damit eine leichte Weitung des Kanals verbunden ist.
Welchen Anzeichen gilt es dringend nachzugehen?
Werden die Nerven über einen längeren Zeitraum stark komprimiert, reduziert sich die Muskelkraft in den Beinen. In seltenen Fällen kann es auch zu einer Beeinträchtigung der Blasen- und Mastdarmfunktion kommen. Tritt eines dieser Symptome auf, sollte eine umgehende Vorstellung bei einem Rückenspezialisten erfolgen.
Was wird dann diagnostisch gemacht?
Neben der genauen Anamnese werden die Beschwerden klinisch untersucht. Bei länger bestehenden und stark einschränkenden Beschwerden wird ein MRI gemacht, um die Weichteile der Wirbelsäule, wie Bandscheibe, Nerven, Bänder und damit die Spinalkanalstenose darzustellen. Bei einer Kontraindikation kann eine Computertomografie als alternatives Verfahren eingesetzt werden. Röntgenbilder helfen, die Statik der Wirbelsäule im Stehen oder die Stabilität bei Bewegung zu beurteilen. Elektrophysiologische Verfahren dienen dazu, die Nerven und deren Funktion zu messen und alte von neuen Nervenschädigungen zu unterscheiden.
Was ist im frühen Stadium einer Spinalkanalstenose therapeutisch möglich?
Bei einem nur geringfügig eingeengten Spinalkanal können die Betroffenen ihre Körperhaltung und Rückenmuskulatur trainieren. Ziel ist es, die Wirbelsäule muskulär stabilisierend zu entlasten. Hierbei helfen gezielte physiotherapeutische Übungen sowie Rückenschule und Wärmeanwendungen. Schmerzmedikamente sowie lokale Infiltrationen an Triggerpunkten und Facetteninfiltrationen mit Lokalanästhesie und abschwellenden Kortison-Infiltrationen sind weitere Optionen. Eine dauerhafte Entlastung der Nerven ist damit jedoch kaum möglich.
Wann muss in jedem Fall operiert werden?
Eine OP ist massgeblich von den Beschwerden und den erhobenen Befunden abhängig. In jedem Fall sollte die konservative Therapie nachweislich ausgeschöpft sein und eine präzise, umfangreiche und transparent dokumentierte Abklärung vorliegen. Ist die Gehstrecke mit Beschwerden in den Beinen reduziert und sind Schädigungen der Nerven fachneurologisch nachgewiesen, ist eine operative Therapie in Betracht zu ziehen. Von einem hochdringlichen Eingriff ist dann zu sprechen, wenn hochgradige Lähmungen auftreten oder die Kontrolle der Blase und des Mastdarms gestört ist.
Welche chirurgischen Techniken gibt es?
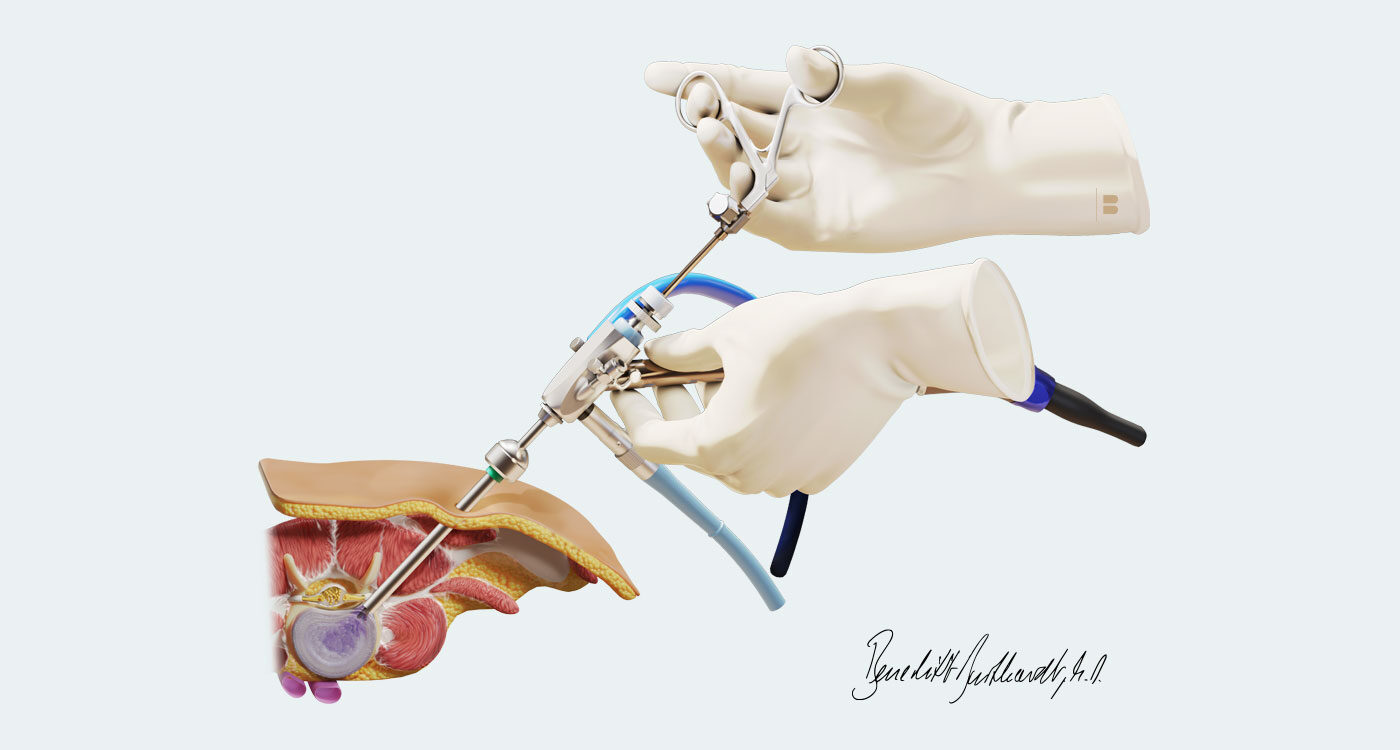
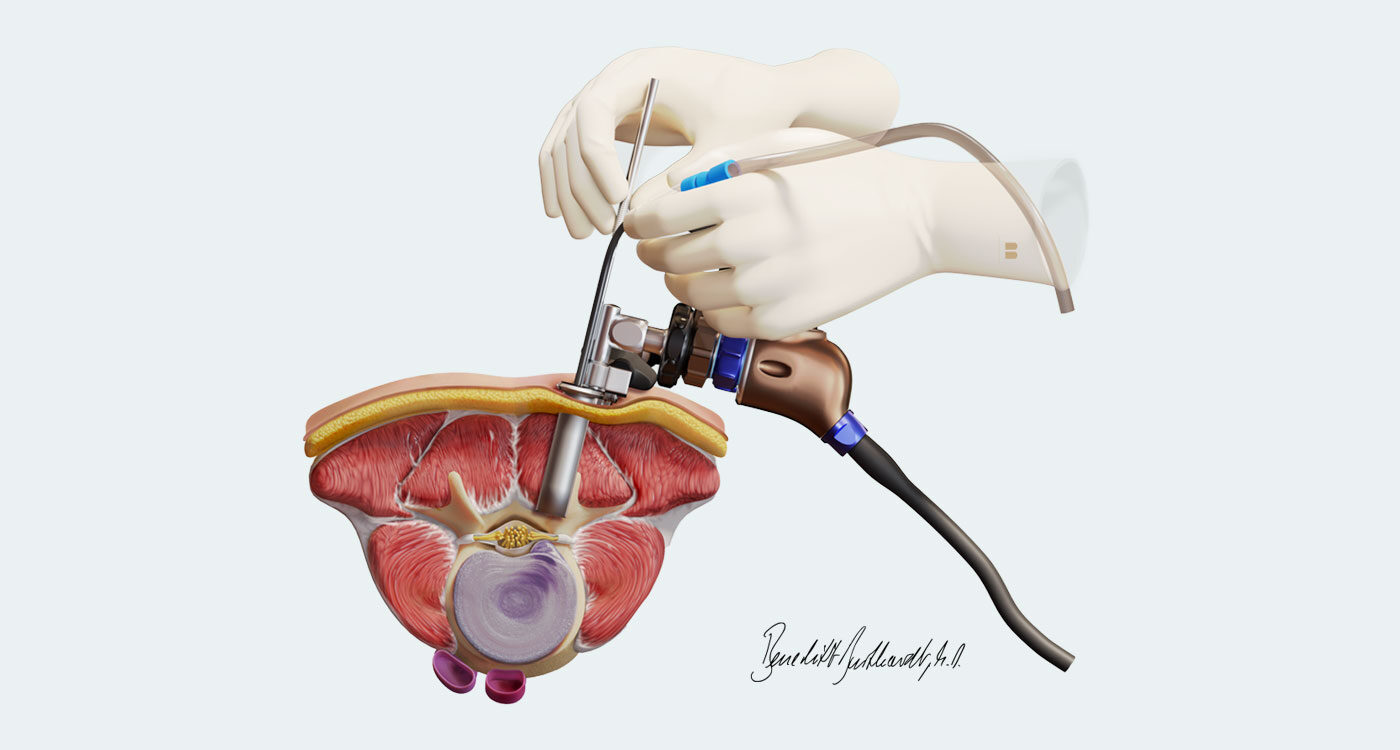
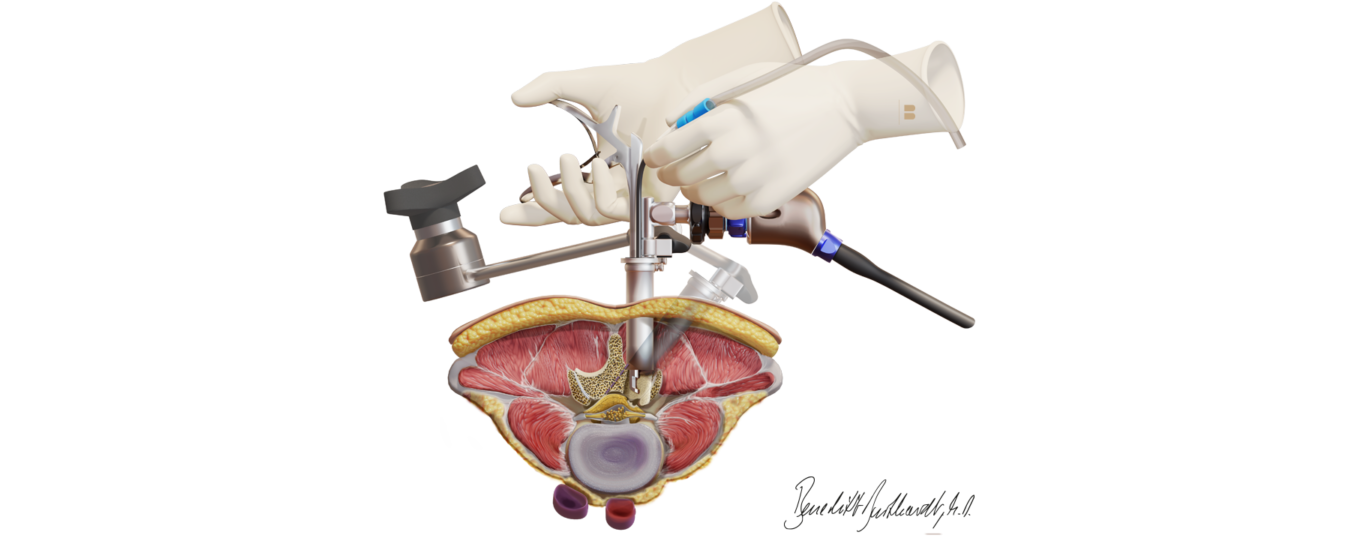
Die Wirbelsäulen-OP zielt darauf ab die Ursache der Schmerzen zu behandeln. Ziel ist es, die verdickten Bänder, die Überwucherungen der Gelenke sowie Strukturen, welche den Spinalkanal einengen, zu entfernen, damit die Nerven wieder frei verlaufen und gut durchblutet werden. Es gibt verschiedene Operationsmethoden, die individuell für jeden Patienten gewählt werden. Standard ist jedoch in jedem Fall eine klassische mikrochirurgische Operationsmethode. Eine besondere Erweiterung der Spezialisierung liegt in der endoskopischen Wirbelsäulenchirurgie. Die OP wird für gewöhnlich in Vollnarkose durchgeführt und dauert je Wirbelsegment bis zu 60 Minuten.
Dabei gilt es darauf zu achten, dass die Stabilität der Wirbelsäule nicht beeinträchtigt wird, also knöcherne Strukturen und stabilisierende Bänder erhalten bleiben. Auch sollte die Rückenmuskulatur bestmöglich geschont werden. Nur so lässt sich im Anschluss wieder eine gute Stabilität und Rückenhaltung erlangen.
Was hat sich operativ zuletzt getan?
Die operativen Techniken haben sich in den vergangenen Jahrzehnten so sehr verfeinert und weiterentwickelt, dass die Eingriffe heute in endoskopischer Technik durchgeführt werden können. Diese minimalinvasive Schlüssellochchirurgie erlaubt es, die Muskulatur beim Zugang zur Wirbelsäule optimal zu schonen. Dank des geringeren Muskeltraumas sind die Patienten im Vergleich zu den offenen Techniken schneller mobil und haben weniger Schmerzen im Operationsbereich.
Ist die OP mit Risiken verbunden?
Diese Methode ist so sicher, dass deren Rate an schweren Komplikationen, wie etwa Nervenverletzungen, bei knapp einem Prozent liegt. Oft haben Patienten Bedenken, dass sie nach der Operation im Rollstuhl sitzen können. Auch dieses Risiko ist mit weit unter einem Prozent sehr gering. Leichtgradige Komplikationen ohne bleibende Schäden wie Infektionen oder Nachblutungen liegen bei zwei Prozent.
Mikroendoskopische Dekompression des Spinalkanals
Wie sehen Sie die Erfolgschancen?
Etwa 70 bis 80 Prozent der Patienten spüren bereits unmittelbar nach der Operation eine Verbesserung ihrer präoperativen Beschwerden. Patienten mit beinbetonten Schmerzen profitieren besonders gut von der OP, aber auch Rückenschmerzen werden oft weniger. Abhängig vom Ausmass der Nervenschäden, welche im Vorfeld bestanden, dauert der Regenerationsverlauf unterschiedlich lang. Die Gehstrecke verlängert sich sukzessive und die Schmerzen respektive Missempfindungen treten in den Hintergrund.
Gibt es auch Negativbeispiele?
Bei etwa 20 Prozent der Patienten bleiben Restbeschwerden zurück. Ursache dafür können eine präoperative Nervenschädigung, eine postoperativ aufgetretene Veränderung mit Vernarbung oder eine beginnende Instabilität der Wirbelsäule sein. Allerdings ist naturgemäss der Prozess der weiteren kontinuierlichen Abnutzung der Wirbelsäule nicht aufzuhalten, weshalb auch später wieder neue Beschwerden auftreten können.
Ab wann kann im postoperativen Verlauf mit leichten Belastungen begonnen werden?
Am ersten Tag nach der OP werden die Patienten erstmals für Toilettengänge mobilisiert und sollten bis zur Entlassung nach drei bis vier Tagen eigenständig laufen und Treppe steigen können. Ein schrittweises Zurückkehren zur normalen Mobilität wird durch gezielte physiotherapeutische Übungen begleitet, was jedoch auch von der gesundheitlichen Verfassung des Patienten abhängt.
Ich empfehle in den ersten drei Monaten eine gezielte Physiotherapie zur Stabilisation der Lendenwirbelsäule. Durch Erlernen der entsprechenden Übungen können diese im Anschluss auch längerfristig selbstständig durchgeführt werden. Periodische Sprechstundenkontrollen dokumentieren den Verlauf und helfen die Therapieform den individuellen Fortschritten zielführend anzupassen.
Wann ist Sport wieder möglich?
In den ersten drei Monaten rate ich von stärkeren Belastungen und sportlichen Aktivitäten mit Rotationsbewegungen sowie axialer Belastung, also Heben, und Beugeübungen ab. Diese Schonung fördert die Heilung in der Tiefe und reduziert die Entstehung von erneuten Schwellungen, welche zu Irritationen der Nerven führen können. Schwimmen und Spazierengehen sowie leichtes Joggen auf weichem Untergrund sind im Regelfall vier Wochen nach der Operation möglich.
An wen sollten sich Patienten mit zunehmend spürbaren Beschwerden wenden?
Zur rechtzeitigen Abklärung mit gezielter Einleitung der Diagnostik und Therapie rate ich, sich bei einer Spezialistin oder einem Spezialisten für Erkrankungen der Wirbelsäule vorzustellen. Mir ist es wichtig, dass unsere Patienten von Anfang an persönlich betreut und gleichzeitig nach höchsten medizinischen Standards behandelt werden. Als Team von Rückenspezialisten mit langjähriger Erfahrung, welche sowohl die orthopädische als auch die neurochirurgische Fachrichtung abdecken, bieten wir das gesamte Spektrum der Wirbelsäulenchirurgie an. So kann der Patient in Kooperation mit seinem Hausarzt durch jede Phase der Therapie individuell und massgeschneidert begleitet werden.
Fachveranstaltung – 6. ISMISS & 16. MISS Summit Forum
Aichi, Japan – 15. – 16. März 2024
Anlässlich der 6. Tagung der internationalen Gesellschaft für Minimal Invasive Spine Surgery (ISMISS) und der 16. Tagung der Minimally Invasive Spine Summit (MISS), in Aichi, Japan, hat PD Dr. med. B. Burkhardt zu minimalinvasiven endoskopischen Wirbelsäulenchirurgie referiert. Während dieses Kongresses stellte Dr. Burkhardt, als ISMISS National Representative Schweiz, seine Erfahrungen und Ergebnisse dieser zukunftsweisenden und gewebeschonenden Operationstechnik dem fachkundigen Publikum zur Diskussion vor.
Nackenschmerzen mit Ausstrahlung: Muskelverspannungen oder Diskushernie?
Tagesanzeiger, 09. März 2024
Nur sehr selten weisen Nackenschmerzen auf eine ernsthafte Erkrankung hin. PD Dr. med. B. Burkhardt erklärt, bei welchen Symptomen eine ärztliche Abklärung erfolgen sollte.
Spinale Neurochirurgie: Vom Fortschritt profitieren
Tagesanzeiger, 26. August 2023
Wichtig für eine wirksame Behandlung von Erkrankungen und Verletzungen der Wirbelsäule ist eine moderne Wirbelsäulenchirurgie. Gehört der minimalinvasiven endoskopischen Operationstechnik die Zukunft?
Diagnose Bandscheibenvorfall: Standard-OP oder minimalinvasive endoskopische Operation?
SonntagsZeitung, 02. Juli 2023
Wenn konservative Therapien bei einem Bandscheibenvorfall nicht helfen, kann eine OP nötig sein. Welche Vorteile hat ein minimalinvasiver endoskopischer Eingriff? Und wie sind die Erfolgsaussichten?
Endoskopie und minimalinvasive Wirbelsäulenchirurgie – PD Dr. med. Benedikt Burkhardt im Tagesanzeiger-Gesundheitsportal
Tagesanzeiger Gesundheitsportal, 28. Mai 2023
Die moderne und schonendste Technik der Wirbelsäulenchirurgie – auch Schlüssellochchirurgie genannt – wird am Wirbelsäulenzentrum Zürich mit langjähriger und bewährter Erfahrung angewendet.
Fachveranstaltung
38. International ISMISS Course
Zürich
10. – 11. Februar 2023
Weiter- und Fortbildungsveranstaltung für Ärzte:
Das Wirbelsäulenzentrum der Klinik Hirslanden richtet den 38. International Course for Minimal Intervention in Spine Surgery (ISMISS) aus. Diese seit 40 Jahren bestehende Fortbildungsveranstaltung des ISMISS befasst sich ausschliesslich mit minimalinvasiven Therapieoptionen für Erkrankungen an der Wirbelsäule.
Fachveranstaltung
Hirslanden Academy
Neue Therapieansätze in der Chirurgie
24. November 2022
Interdisziplinäre Fortbildung für Ärztinnen und Ärzte, Spezialistinnen und Spezialisten
Bandscheibenvorfall – Eine allfällige OP ist nur ein Teil der Therapie
Schweizer Illustrierte, 05. August 2022
Ohne sie wären wir steif: Die Bandscheiben liegen zwischen den Wirbeln und sorgen dafür, dass unsere Wirbelsäule beweglich ist. Mit zunehmendem Alter kann es jedoch zu einem Verschleiss kommen. Ein Experte erklärt, wie wir bei einer Diskushernie richtig reagieren.
Minimalinvasive endoskopische Operation bei seitlichem Bandscheibenvorfall
Dank endoskopisch geführten Entlastungstechniken können gut zugängliche Bandscheibenvorfälle punktgenau dargestellt und unter direkter Sicht effizient entfernt werden. Das Verfahren ist äusserst schonend und verhilft zu rascher Rückgewinnung der Mobilität. Frau E., pensionierte Kindergärtnerin, fühlt sich mit 67 Jahren sehr rüstig, unternimmt gerne Wanderungen und besorgt ihren Zweipersonenhaushalt selbständig. Die Wirbelsäule machte bisher problemlos mit. Anlässlich…
Endoskopische Wirbelsäulenchirurgie (Schlüssellochchirurgie)
Seit jeher ist man bei allen operativen Verfahren bemüht, die Schädigung von gesundem Weichteil und Muskelgewebe zu vermeiden. Die perkutanen Operationstechniken waren die ersten, die diesem Ziel nachgekommen sind. Um eine Visualisierung des Operationsareals über einen möglichst kleinen und schonenden Zugangsweg zu erreichen, wurden endoskopische Operationstechniken erforscht. Die Weiterentwicklung dieser Techniken macht es möglich, Bandscheibenvorfälle,…